|
 Les
maladies cardio-vasculaires Les
maladies cardio-vasculaires
 L’INFARCTUS
DU MYOCARDE L’INFARCTUS
DU MYOCARDE
 Définition Définition
 Quelques
explications Quelques
explications
 Les
symptomes Les
symptomes
 Comment
faire le diagnostic? Comment
faire le diagnostic?
 Diagnostic
de gravité et pronostic, les causes Diagnostic
de gravité et pronostic, les causes
 Evolution
et complications Evolution
et complications
 Traitement
médical Traitement
médical
 La
coronarographie La
coronarographie
 Traitement
par angioplastie Traitement
par angioplastie
 Traitement
chirurgical Traitement
chirurgical
 Surveillance
et Conclusion Surveillance
et Conclusion

 EVOLUTION
ET COMPLICATIONS EVOLUTION
ET COMPLICATIONS
1 - Les complications aiguës
a- trouble du rythme et de
la conduction cardiaque
- Ralentissement du cœur
(bradycardie) et augmentation de la fréquence cardiaque (tachycardie).
La bradycardie est très fréquente à la phase aiguë
notamment en cas d'infarctus du myocarde inférieur. Le malaise
vagal est caractéristique: hypotension, sueurs, nausées,
vomissement, bâillements.
Le traitement fait appel à
l'Atropine à la dose de 0,5mg sous-cutané ou
par voie intra-veineuse.
La tachycardie est de mauvais
pronostic si elle persiste au-delà
de la phase douloureuse: elle est souvent annonciatrice d'une insuffisance
cardiaque gauche.
- Les troubles du rythme du
ventricule
Ils sont le témoin
direct de l’infarctus du myocarde. Ils sont précoces voire
inauguraux et exacerbés par la décharge d’adrénaline
de la phase initiale.
+ Les extrasystoles ventriculaires
sont fréquentes et précèdent parfois des troubles
du rythme ventriculaires plus graves. Les signes annonciateurs sont leur
nombre (supérieur à 5/minute), leur caractère polymorphe,
leur association en doublets ou en triplets ou leur localisation proche
de l'onde T.
Le médecin a tout intérêt
alors à les traiter par la lidocaïne à la dose de 1200 à 1600mg/24h en contrôlant le taux
de potassium.
+ Les tachycardies ventriculaires
sont des tachycardies régulières. Elles imposent un traitement
immédiat du fait du risque de passage vers une fibrillation ventriculaire,
généralement mortelle.
Dans un cas, la tachycardie
ventriculaire est un témoin de reperfusion du muscle cardiaque,
dans un autre cas elle signe une déchéance du muscle du
cœur.
Si la tachycardie ventriculaire
est bien supportée par le malade, le médecin peut tenter
une réduction médicamenteuse par
Lidopaine
2mg/kg
en bolus ou
amiodarone
150mg. En cas d'intolérance ou d'échec,
le choc électrique externe sous Valium est indiqué relayé
par un traitement antiarythmique préventif des rechutes.
+ La fibrillation ventriculaire
est parfois inaugurale (mort subite), précoce (fibrillation ventriculaire
primaire de bon pronostic), parfois tardive (fibrillation ventriculaire
secondaire) accompagnant alors un anévrysme du ventricule gauche
de mauvais pronostic.
Le seul traitement est le
choc électrique externe, la réanimation et un vigoureux
traitement antiarythmique associant parfois 2 médicaments
antiarythmiques.
- Les troubles de la conduction
électrique du cœur
S'ils sont précoces
et fréquents, ils sont généralement transitoires.
+ Les blocs auriculo-ventriculaire
des infarctus du myocarde postéro-inférieurs témoignent
d'une atteinte du nœud auriculo-ventriculaire. Leur rythme est généralement
rapide et ne nécessite pas systématiquement un pace-maker.
+ Les blocs auriculo-ventriculaire
des infarctus du myocarde antérieurs sont brutaux et complets,
entraînant un rythme cardiaque lent.
L'apparition du moindre trouble
de la conduction en cas d'infarctus du myocarde antérieur impose
la mise en place d'un pace-maker transitoire.
+ Les autres troubles du rythme
cardiaque sont plus rares.
Les extrasystoles de l’oreillette
sont banales et peuvent être annonciatrices d'un passage en fibrillation
auriculaire.
La fibrillation auriculaire
ou plus rarement le flutter auriculaire accompagne parfois un infarctus
du myocarde antérieur et précipite le patient dans l'insuffisance
cardiaque gauche. Il peut aussi être la conséquence de la
constitution d’une péricardite.
Leur réduction sous
amiodarone
et digitalique demande 24 à 48heures: un traitement
de
l’œdème pulmonaire est donc systématiquement associé
pendant ce temps
b- Insuffisance cardiaque aiguë:
1° cause de mortalité dans l'infarctus du myocarde
- Insuffisance cardiaque gauche
L’œdème aigu
pulmonaire (OAP) accompagne l'infarctus du myocarde antérieur étendu.
Tachycardie persistante voire essoufflement en position couchée
sont les signes annonciateurs.
- Insuffisance cardiaque
droite : Elle accompagne souvent l'infarctus du myocarde postéro-inférieur
(voir question spécifique).
c- Complications mécaniques,
dues aux modifications des caractéristiques des tissus du cœur
- La rupture de la paroi du
cœur
C'est une éventualité
rare. Le tableau est le plus souvent brutal avec arrêt du cœur,
ou progressif avec création d’un épanchement dans le
tissu qui enveloppe le cœur, le péricarde. L'échographie
du cœur confirme la présence de sang dans le péricarde.
Le patient doit être confié au chirurgien.
- La communication entre les
deux ventricules (communication « inter-ventriculaire »)
Lorsque l’infarctus intéresse
la paroi entre les deux ventricules, une perforation de cette paroi (le
septum interventriculaire) peut être responsable d’une communication
inter-ventriculaire. Celle-ci s’accompagne d’une insuffisance
cardiaque globale ou d’un état de choc cardiovasculaire.
L'échographie-doppler
du cœur, un bilan hémodynamique et angiographique précèdent
la fermeture chirurgicale.
- La rupture d'un pilier mitral
La valve mitrale, située
entre l’oreillette et le ventricule gauche, est retenue par des filaments
que les médecins appellent des cordages. Ces cordages sont indispensables
pour éviter que la valve mitrale fuie. Ces cordages sont retenus
au muscle du cœur par des piliers.
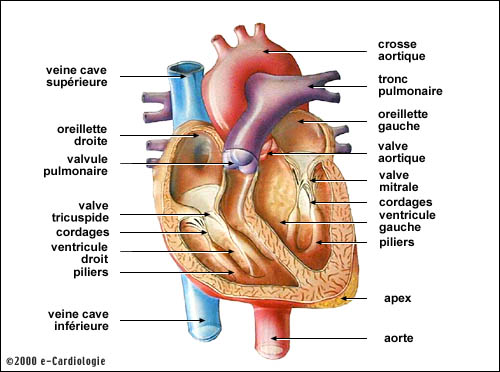
La rupture d’un pilier
mitrale est une éventualité rare mais gravissime.
Seule la mise en place d'une
prothèse en urgence associée à une revascularisation
de la zone abîmée du muscle du cœur permet un espoir
de survie.
d- Evolution anatomique de
l’infarctus
Parfois, malgré un traitement
médical ou instrumental bien conduits, la taille de l’infarctus
peut néanmoins augmenter.
e- Les autres complications
de la phase précoce de l’infarctus du myocarde
* Les caillots formés
dans le cœur sont plus fréquents en cas d'anévrysme
du ventricule gauche (dilatation du ventricule gauche formant une poche),
bien repérées à l'échographie du cœur.
* Les phlébites et
l'embolie pulmonaire sont prévenues par la mobilisation passive
des membres, le port de bas de contention au niveau des jambes et un traitement
par héparine.
* L’apparition d’une
péricardite est fréquente en cas d'infarctus du myocarde
étendu. Leur traitement fait appel aux Anti-inflammatoires non
stéroïdiens et à la réduction des doses d'héparine
par 2.
2 - Les complications tardives
de l'infarctus du myocarde
* L'ischémie résiduelle
n'est symptomatique qu'une fois sur deux. L'électrocardiogramme
d'effort doit
parfois être effectué sous traitement et atteindre
au maximum 75% de la fréquence maximale théorique:
- un électrocardiogramme
positif dans le territoire de l'infarctus du myocarde signe une perméabilité
incomplète qui pourra bénéficier d'une re-vascularisation
- une positivité dans
un autre territoire témoigne d'une lésion bi- ou tritronculaire
et l'indication de coronarographie est portée
- une négativité
doit faire refaire l'examen à distance et atteindre la fréquence
maximale théorique
* La récidive peut
se faire in situ ou sur un autre territoire: elle est de toute façon
péjorative. On distingue alors respectivement le syndrome
de menace de récidive et d'extension. Ils obligent à la
reprise du traitement lourd de l'infarctus du myocarde (aspirine,
héparine,
nitrés,
anti-aggrégant puissant). La récidive peut être indolore. Le traitement
radical le plus indiqué est dans un cas l'angioplastie et dans
l'autre la chirurgie.
* La fibrillation ventriculaire
secondaire est plus fréquente en cas d'anévrysme du ventricule
gauche ou de déchéance myocardique évoluée.
Elle est détectée par le Holter et traitée par des
antiarythmiques.
* L'anévrysme du ventricule
gauche expose à l'insuffisance cardiaque et à des complications
rythmiques et thromboemboliques. Une expansion systolique palpable associée
à un B4, un sus-décalage de ST persistant au-delà
de 15j survenant dans un infarctus du myocarde antérieur sont des
signes annonciateurs. L'échocardiogramme et l'angiographie font
le Diagnostic. Il justifie d'une exérèse chirurgicale quand
elle est possible.
* Le syndrome de Dressler
est de nature immunologique. Il associe à partir du 15° jour,
une réaction péricardique voire pleurale à un syndrome
inflammatoire fébrile. Il cède sous Anti-inflammatoires
non stéroidiens.

|
